برخی از بیماری هایی که در جهان وجود دارد، بین انسان و حیوانات مشترک است و برای مثال می توان به تب کریمه کنگو اشاره نمود که بومی آفریقا است. این بیماری توسط کنه انتقال پیدا می کند و اگر چه به عنوان یک بیماری حیوانی شناخته شده است اما می تواند به صورت ناگهانی به انسان نیز منتقل شده و منجر به مرگ و میر شدید شود. این بیماری بسیار حاد بوده و با تب و خونریزی شدید همراه است به همین دلیل آمار کشته شدگان را بالا می برد. خونریزی از مقعد، اسهال خونی، خلط خونی، خونریزی از لثه ها و… مهمترین علامت های تب کریمه کنگو هستند که همراه با تب بالا، بیمار را از پا در می آورد. در این مقاله به تفصیل در مورد بیماری صحبت خواهد شد.
تب کریمه کنگو یک بیماری خونریزی دهنده تب دار حاد است که به وسیله کنه منتقل میشود، مرگ و میر بالایی دارد و در آسیا، اروپا و آفریقا شیوع دارد. با وجود این که که این بیماری بیشتر در حیوانات دیده می شود، ولی موارد تک گیری و همه گیری های ناگهانی این بیماری در انسان ها نیز اتفاق می افتد. تب خون ریزی دهنده کریمه-کنگو یا Crimean Congo Haemorrhagic Fever) CCHF) یک بیماری حاد تب دار و خون ریزی دهنده است که در انسان، بیماری شدیدی همراه با مرگ و میر حدود ۳۰ درصد و گاهی نیز تا ۵۰ درصد ایجاد می کند و شیوع بیمارستانی آن بسیار بالا است.
بیماری تب کریمه کنگو اولین بار در سال ۱۹۴۴ در کریمه اوکراین شرح داده شد و نام تب خونریزی دهنده برای آن اعلام شد. در سال ۱۹۶۹ معلوم شد عامل بیماری زای ایجاد کننده تب خونریزی دهنده در کریمه مشابه همان بیماری است که در سال ۱۹۵۶ در جمهوری دموکراتیک کنگو مشاهده شده است. از این رو با توجه به مشابهت نشانه ها در هر دو مکان، به بیماری، نام کنونی داده شد.

تب کریمه کنگو در آفریقای جنوبی شایع است و سالانه بین ۵ تا ۲۵ نفر را درگیر می کند. از سال ۱۹۸۱ تا اواخر سال ۲۰۰۲ میلادی، تقریبا ۱۷۱ نفر در آفریقای جنوبی، مبتلا به این ویروس تشخیص داده شدند. افرادی که به این مشکل دچار می شوند، اغلب جزو کشاورزان، کارگران مزارع، شکارچیان و افرادی هستند که در کشتارگاه های دامی مشغول به فعالیت هستند.
بیماری تب کریمه کنگو اولین بار به طور قطعی در سال ۱۳۷۸ در ایران شناسایی و ثبت شد، به نظر می رسد پیش از آن این بیماری در کشور وجود داشته ولی شناسایی نشده است. از آغاز سال 1399 چندین نفر در در استان های کرمانشاه، هرمزگان، اصفهان، سیستان و بلوچستان، مازندران و سمنان (شاهرود) و خراسان رضوی به این بیماری مبتلا شدند. این بیماری توسط جرجانی پزشک و دانشمند معروف ایرانی در کتاب گنجینه خوارزمشاه حدود سال ۱۱۱۰ میلادی به عنوان اولین سند مکتوب که به زبان فارسی نوشته شده به تفصیل توصیف شده است.
در این کتاب شرح یک بیماری خونریزی دهنده در تاجیکستان فعلی آمده است، علائم بیماری شامل خون در ادرار، خونریزی از مقعد، استفراغ خونی، خلط خونی، خونریزی در حفره شکم و خونریزی از لثه ها بوده و ذکر شده است که بند پای کوچکی احتمالاً شپش یا کنه ناقل بیماری است که به طور طبیعی انگل پرندگان است.
راه های انتقال تب کریمه کنگو
مخزن و ناقل ویروس بیماری تب کریمه کنگو در طبیعت اصولاً کنه ها هستند و گاو، گوسفند، بز، خرگوش، جوجه تیغی و حتی جوندگان مثل موش نیز به عنوان ناقل شناخته می شوند. این ویروس از طریق تماس مستقیم با خون یا ترشحات بیمار، لاشه حیوان آلوده سبب ایجاد همه گیری های ناگهانی می شود.
بیماری در حیوانات اهلی هیچ گونه علائم مشخصی ندارد و خطر انتقال بیماری در انسان در هنگام ذبح یا یک دوره کوتاه پس از ذبح حیوان آلوده (به دنبال تماس با پوست یا لاشه حیوان) وجود دارد. با وجود این که پرندگان (به غیر از شتر مرغ) به این بیماری مقاوم هستند اما می توانند با پخش کنه های آلوده باعث ایجاد شیوع بیماری شوند.
تماس با خون، بزاق، ادرار، مدفوع و استفراغ بیماران باعث انتقال تب کریمه کنگو می شود، بیمار در طی مدتی که در بیمارستان بستری است می تواند به لحاظ انتقال بیمارستانی به شدت دیگران را دچار آلودگی کند. این بیماری از طریق گزش کنه آلوده و تماس با خون تازه و بافت های آلوده دام و انسان ایجاد می شود. عامل اصلی انتقال این بیماری گزِش کنه هیالوماست. این حشره دارای بند های مشخصی روی پاهاست و در آفریقای جنوبی با عنوان «بیپا» یا به زبان محلی «بونتپوتبوسلوییز»، شناخته میشود. این حشره به طور گسترده ای در آفریقای جنوبی وجود دارد. به طور کلی این کنه بیشتر در مناطق روستایی وجود دارد.
این ویروس، جوندگان و پستانداران کوچک، گوزن و برخی از احشام نظیر بز، گاو و گوسفند را آلوده می کند. علاوه بر احشام، برخی از پرندگان همچون شترمرغ و مرغ شاخ دار نیز به این ویروس آلوده می شوند. ویروس برای مدت کوتاهی (کمتر از ۱ هفته) از طریق خون در بدن حیوان آلوده می چرخد تا اینکه سیستم ایمنی بدن، آن را نابود کند. بهطور کلی، بیشتر حیوانات جوان به این ویروس مبتلا می شوند. این ویروس در بدن پرندگان و سایر انواع حیوانات موجب بیماری نمی شود.
کنهی هیالوما نیز با گزیدن حیوانات آلوده، دچار این ویروس می شود. لارو ها و کنه های جوان از خون پستانداران و پرندگان کوچک تغذیه می کنند و کنه های بزرگ تر غذای خود را از حیوانات بزرگ تر تأمین می کنند. کنه های آلوده، حامل و ناقل ویروس هستند و می توانند آن را به نسل های بعد از خود نیز انتقال دهند، آنها با گزیدن سایر حیوانات و پرندگان به ادامه یافتن چرخه آلودگی دامن می زنند. خوشبختانه این نوع از کنه، از خون انسان تغذیه نمی کند و غذای خود را از گزیدن حیوانات و خوردن خون آنها به دست می آورد.
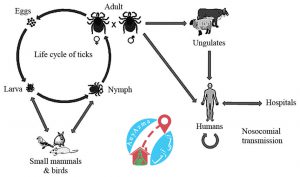
انسان می تواند به یکی از روش های زیر آلوده شود:
– گزیده شدن از سوی کنه آلوده
– تماس با کنه آلوده، مثلا کشتن کنه باعث می شود تا مایعات موجود در بدن آن از طریق پوست یا مخاط وارد بدن انسان شوند.
تماس با خون آلوده حیوان مبتلا به ویروس در مدت اندکی (سه تا هفت روز) بعد از آلوده شدن حیوان نیز می تواند موجب انتقال ویروس به انسان شود. تماس انسان با دام در حین سلاخی، ذبح، مُهر زدن به حیوان، واکسیناسیون، اخته کردن و… منجر به انتقال بیماری می گردد. کشاورزان، کارگران مزارع، کارگران کشتارگاه، شکارچیان و دامپزشکان بیشتر از سایرین در خطر ابتلا به این بیماری قرار دارند. اگر گوشت مطابق با اصول صحیح کشتار تهیه شود مشکلی ایجاد نخواهد کرد و در هنگام طبخ نیز ویروس ها کشته می شوند. بنابراین مصرف گوشت، هیچ خطر و تهدیدی برای انسان به شمار نمی رود.
تماس با خون آلوده یا مایعات آغشته به خون فرد بیمار که می تواند از طریق زخم های باز روی پوست و مخاط بدن یا سوزن آغشته به خون در موارد پزشکی، بیماری را به فرد دیگری انتقال دهد.
سایر افرادی که در معرض گزیدگی کنهی هیامولا هستند:
– افرادی که در محیطهای روستایی ساکن هستند.
– افراد شهری که برای شکار و کوهنوردی و… به روستا می روند. در این مورد هیچ نشانه مستدلی مبنی بر تماس فرد مبتلا به تب کریمه کنگو با حشرات و خون آلوده وجود ندارد و تنها مدرکی که نشان می دهد افراد مبتلا در معرض عفونت قرار داشته اند، تردد در محیط های روستایی است. در واقع، گزیده شدن افراد بیمار به عینه دیده نشده است، اما دلیل ابتلا گزیده شدن از سوی کنه است و کنه نیز تنها در محیط های روستایی دیده می شود.
علائم تب کریمه کنگو
تعداد زیادی از افراد مبتلا به بیماری تب کریمه کنگو علائمی از خود بروز نمی دهند، اما افرادی که دچار علائم می شوند در فاز اولیه دچار تب ناگهانی، لرز، سردرد، درد عضلانی، درد عضلات شکم و کمر، گیجی، حالت تهوع، استفراغ و پرخونی مخاط می شوند. اما اگر بیماری وارد فاز حاد خود شود، فرد دچار خونریزی زیر پوستی، کبودی بدن، خونریزی داخل ملتحمه چشم، خونریزی مخاط، خونریزی از مجاری بدن و در نهایت درگیری چندین ارگان بدن مثل سیستم گوارشی، ادراری و تنفسی می شود که اگر مورد درمان مناسب قرار نگیرد، ممکن است منجر به مرگ بیمار شود.

علائم بالینی تب کریمه کنگو چهار مرحله دارد:
دوره کمون: بستگی به راه ورود ویروس دارد. پس از گزش کنه، دوره کمون معمولاً یک تا سه روز است و حداکثر به ۹ روز می رسد. دوره کمون به دنبال تماس با بافت ها یا خون آلوده معمولاً پنج تا شش روز است و حداکثر زمان ثابت شده ۱۳ روز بوده است.
قبل از خونریزی: شروع علائم ناگهانی حدود ۱ تا ۷ روز طول می کشد. بیمار در این دوره دچار سردرد شدید، تب، لرز، درد عضلانی به خصوص در پشت و پاها، گیجی، درد و سفتی گردن، درد چشم، ترس از نور می گردد. ممکن است حالت تهوع، استفراغ بدون ارتباط با غذا خوردن و گلو درد و احتقان ملتحمه در اوایل بیماری وجود داشته باشد که گاهی با اسهال و درد شکم و کاهش اشتها همراه می شود. تب معمولاً بین ۳ تا ۱۶ روز طول می کشد. تورم و قرمزی صورت، گردن و قفسه سینه، پرخونی خفیف حلق و ضایعات نقطه ای در کام نرم و سخت شایع هستند.
مرحله خونریزی دهنده: مرحله کوتاهی است که به سرعت ایجاد می شود و معمولاً در روز ۳ تا ۵ بیماری شروع می شود و ۱ تا ۱۰ روز طول می کشد. خونریزی در مخاط ها و پتشی (نوعی هماتوم، لکه روی پوست) در پوست به خصوص در قسمت بالای بدن و در طول خط زیر بغل و محل های تزریق و تحت فشار ممکن است ایجاد شود. ممکن است از بینی، لثه و خونریزی از رحم ایجاد شود.
دوره نقاهت: بیماران از روز دهم وقتی ضایعات پوستی کمرنگ می شود، به تدریج بهبودی پیدا می کنند. اغلب بیماران در هفته های سوم تا ششم بعد از شروع بیماری وقتی شاخص های خونی و آزمایش ادرار طبیعی شد از بیمارستان مرخص می شوند. مشخصه دوره نقاهت طولانی بودن آن به همراه ضعف است که ممکن است برای یک ماه یا بیشتر باقی بماند. گاهی موها به صورت کامل میریزند که پس از ۴ تا ۵ ماه ترمیم میشود و بهبودی معمولاً بدون عارضه است، التهاب رشته های عصبی یک یا چند عصب ممکن است برای چندین ماه باقی بماند.
تشخیص تب کریمه کنگو
تشخیص بیماری تب کریمه کنگو با شروع علائم حاد بیماری همراه با سابقه مسافرت به مناطق روستایی یا تماس با دام یا گزش کنه مطرح و جهت سهولت تشخیص از جدول معیارهای جهانی تشخیص بالینی استفاده می شود. در هفته اول بیماری و در مرحله تب می توان با نمونه گیری از خون، ویروس را جدا کرد. همچنین می توان ویروس را از نمونه های بافتی مانند بافت کبد، طحال، کلیه، غدد لنفاوی جدا کرد.
درمان تب کریمه کنگو
اساس درمان این بیماری، درمان حمایتی است و شامل تنظیم آب و الکترولیت و درمان انعقاد درون رگی منتشر به همراه داروی ضد ویروس ریباویرین است. درمان توسط پزشک متخصص و ترجیحاً متخصص عفونی انجام می شود.

چه افرادی تب کریمه کنگو میگیرند؟
همه افراد جامعه احتمال ابتلاء به بیماری را دارند، گروه پرخطر شامل: دامداران، دامپزشکان، کارمندان کشتارگاه، کارکنان بهداشتی- درمانی (پزشک، پرستار، بهیار) هستند.
چگونه تب کریمه کنگو را مدیریت کنیم؟
اگر فردی به تب کریمه کنگو مبتلا یا مشکوک به داشتن بیماری باشد، باید اقدامات مختلفی برای جلوگیری از سرایت بیماری به سایر افراد، به ویژه پرسنل بیمارستان صورت گیرد. بیمار باید قرنطینه شود و افراد باید برای ملاقات با او از روپوش، دستکش، ماسک، عینک و تجهیزات محافظتی استفاده کنند.
کسانی که با بیمار تماس داشته اند نیاز به قرنطینه ندارند، اما باید تا ۱۴ روز بعد از تماس با بیمار تحت نظارت و بررسی باشند. هرگونه تماس با خون و سایر ترشحات بیمار باید ممنوع شود. برای جلوگیری از گزیدگی کنه ها، نیازی به قرنطینه مزارع نیست. زیرا محوطه ای که این حشرات در آن وجود دارند، بسیار گسترده تر و متنوع تر از آن است که بتوان مزرعه ای خاص را برای عدم شیوع بیماری قرنطینه کرد.
اقدامات مختلفی برای درمان تب کریمه کنگو لازم است. برای نمونه؛ تزریق وریدی مایعات و اکسیژن ضروری است و جایگزینی خون و مؤلفه های خونی که به انعقاد کمک می کنند نیز امری واجب است. داروی ریباویرین بهصورت آزمایشی روی تعدادی از بیماران امتحان شده است و نتایج خوبی نیز به همراه داشته است. درمان دارویی به شکل خوراکی برای بیمارانی که وضعیت بهتری دارند یا رو به بهبود هستند ممکن و سادهتر از درمان های وریدی در سطح شدیدتر بیماری است.
بیش از ۳۰ درصد از مبتلایان به تب کریمه کنگو جان خود را از دست می دهند، اما در ۷۰ درصد باقیمانده، تشخیص به موقع و پیشبینی بیماری می تواند نجاتدهنده باشد.

پیشگیری از تب کریمه کنگو
• از ذبح غیر بهداشتی دام به طور جدی خودداری شود
• گوشت و جگر مورد نیاز خود را از فروشگاه های معتبر تهیه کنید
• گوشت تازه را ۲۴ ساعت در یخچال نگهداری کرده و پس از آن مصرف کنید
• در زمان آماده سازی فرآورده های گوشتی از دستکش استفاده کنید
• جگر تازه را ۴۸ ساعت در یخچال نگهداری و سپس مصرف کنید
• از مصرف جگر خام به طور جدی خودداری کنید
• در هنگام ذبح دام از وسایل حفاظت فردی (کاله، عینک، ماسک، روپوش، پیش بند پلاستیکی، دستکش و چکمه) استفاده کنید
• هنگام تماس با دام به منظور جلوگیری از گزش کنه از پیراهن آستین بلند، شلوار بلند، چکمه و دستکش استفاده کنید
• از جدا کردن کنه با دست بدون دستکش جداً خودداری کنید
• از له کردن کنه با دست به طور جدی بپرهیزید
• کارگران کشتارگاه ها می بایست از وسایل حفاظت فردی کامل استفاده کنند
• کلیه کارکنان بهداشتی درمانی باید هنگام مراقبت و درمان بیماران مبتلا به تب خونریزی دهنده کریمه کنگو از وسایل حفاظت فردی کامل استفاده کنند
با انجام آزمایش در منزل با آزمایشگاه آنی آزما می توانید بدون معطلی و در منزل یا محل کار آزمایش ها خود را انجام دهید.


































